Жизнь с ДЦП. Проблемы и решения. Методы лечения. Малоинвазивные операции.
Детский церебральный паралич (ДЦП) во всех странах мира занимает одно из ведущих мест в структуре хронических болезней детей и взрослых и имеет тенденцию к увеличению распространенности.
|
зам. главного врача ООО "Центр новых медицинских технологий", врач травматолог-ортопед, к.м.н. |
В мире насчитывается более 15 миллионов больных ДЦП. Множество причин заболевания и сложность патогенеза затрудняют эффективность его лечения. Поэтому детский церебральный паралич занимает первое место среди других болезней нервной системы, ведущих к инвалидности. Нарушение двигательных функций — характерная особенность этого заболевания. В связи с грубыми двигательными расстройствами 80% больных ДЦП нуждаются в посторонней помощи, из-за чего 75% матерей вынуждены оставить работу. Это большая группа населения вычеркнута из нормальной жизни. Задача врачей — использовать все возможности для улучшения состояния здоровья больных ДЦП и, в частности, — для повышения их двигательных функций. Двигательный акт формируется при участии как центральных структур (головной и спинной мозг), так и периферических (спинномозговые нервы, мышцы). Эффекторный орган — мышца играет такую же важную роль в выполнении движения, как и другие звенья этой взаимосвязанной системы. Повышенный мышечный тонус, нарушение кровоснабжения и другие факторы вызывают дистрофический процесс в скелетных мышцах. Дистрофия приводит к гибели части мышечных волокон и замещению их соединительной тканью. Так формируются фиброзные рубцы, которые вызывают ограничение движений и местный болевой синдром (в связи с ростом ребенка и натяжением рубцов). Болевой синдром способствует формированию вынужденных (анталгических) поз у пациента (за счет повышения тонуса в определенных группах мышц). Образуется порочный круг: повышенный тонус — ограничение движений — дистрофия мышцы — формирование соединительнотканного рубца — мышечная контрактура с местным болевым синдромом — повышение мышечного тонуса — более выраженное ограничение движений. |
Оперативное вмешательство на патологически измененных мышечных волокнах способно разорвать этот порочный круг. Рассечение фиброзного рубца в мышце устраняет местный болевой синдром и обусловленный им патологический тонус, оставшиеся мышечные волокна получают возможность нормально сокращаться и растягиваться - улучшается функция мышцы, её кровоснабжение. В результате сохраненные мышечные волокна увеличиваются в объеме, улучшается их сократительная способность. Это приводит к увеличению амплитуды движений у пациента, нарастанию мышечной массы и повышению мышечной силы. Во время операции важно не повредить нормальные мышечные волокна, лежащие рядом с патологически измененными. Это достигается применением специальных режущих инструментов и точными, рассчитанными действиями хирурга. Используемые хирургические инструменты позволяют оперировать без больших кожных разрезов (из точечного прокола кожи). Малотравматичные оперативные вмешательства избирательно только на патологически измененных мышечных волокнах позволяют не применять в послеоперационном периоде гипсовую иммобилизацию и рано (на третьи-четвертые сутки) активизировать больного.
В результате операции сохраненные мышечные волокна увеличиваются в объеме, улучшается их сократительная способность.
Это приводит к увеличению амплитуды движений у пациента, нарастанию мышечной массы и повышению мышечной силы.
Показания к операции:
- наличие органических мышечных контрактур и миофас-циального болевого синдрома, вызывающих стойкое нарушение функций мышц.
Противопоказания к операции:
- наличие пороков развития и хронических заболеваний в стадии декомпенсации;
- острые инфекционные и соматические заболевания, а также обострение хронических, включая период реконвалес-ценции;
- непереносимость лекарственных препаратов для анестезии;
- наличие повреждений, воспалительных заболеваний кожи и мягких тканей;
- заболевания, сопровождающиеся повышенной кровоточивостью;
- состояния после судорожных приступов: после «малых» — не ранее 3 месяцев, после «больших» (генерализованных) — не ранее 6 месяцев, после эпилептического статуса — не ранее 12 месяцев;
Малая травматичность операций позволяет устранить до 12-14 мышечных контрактур за один этап. Часто у больных ДЦП выявляется большее количество Рубцовых контрактур, устранение которых за одно оперативное вмешательство невозможно. Тогда хирургическое лечение следует проводить в несколько этапов. Задача каждого комплекса операций — повысить уровень двигательной активности больного. Для этого перед каждым оперативным вмешательством хирург определяет ведущие в клинике контрактуры, подлежащие обязательному устранению на данном этапе. Следует подчеркнуть: хирург должен стремиться к тому, чтобы результат его операции был прогнозируемым на 100%. Для этого он должен тщательно выверить план хирургического вмешательства: во-первых, в момент наблюдения за движениями и позами пациента ортопед определяет наиболее пораженные болезнью мышцы; во-вторых, в момент осмотра и пальпации мышц он выявляет рубцовые тяжи и болевые точки; в-третьих, непосредственно перед операцией, во время наркоза при релаксации мышц (когда рубцовые тяжи выявляются наиболее отчетливо) — ортопед вновь пальпирует мышцы, проверяя намеченный план оперативного вмешательства.
|
Врач, как скульптор, должен предвидеть результат своей операции, наметить схему реабилитационных мероприятий с обязательным контролем достижений и спрогнозировать: через какой период времени и на каких мышцах нужно провести следующий этап хирургического лечения. Наиболее эффективными являются операции на ранней стадии мышечных контрактур до возникновения стойких контрактур и деформаций суставов. В связи с этим предпочтительно начинать оперативное лечение в возрасте 3-5 лет. Следует отметить, что своевременное хирургическое вмешательство способствует не только увеличению объёма движений ребенка, но и улучшению общего состояния организма, росту, развитию умственных способностей (вследствие увеличения подвижности ребенка и уменьшению патологической импульсации из прооперированных мышц). |
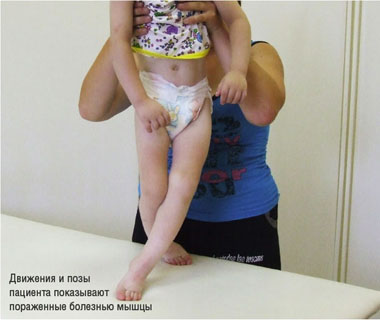
Движения и позы пациента показывают пораженные болезнью мышцы |
Оптимальным жизненным режимом для больного ДЦП является такой, при котором пациент двигается каждый час хотя бы по нескольку минут.
Противопоказаны долгие занятия ЛФК с последующими длительными (более 1 часа) периодами покоя.
|
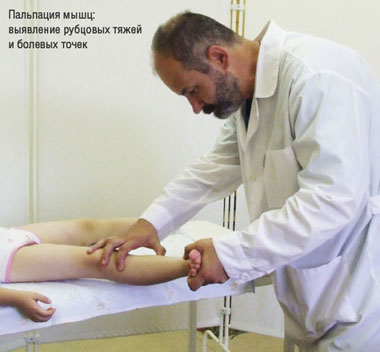
Пальпация мышц: выявление рубцовых тяжей и болевых точек |
Правильно организованная послеоперационная реабилитация повышает результативность оперативного лечения и играет важную роль в улучшении двигательных возможностей больного. В течение месяца после операции пациент активизируется в домашних условиях, постепенно расширяя свой двигательный режим до уровня, имевшегося до операции. По мере исчезновения болевого синдрома рекомендуется лечебная физкультура и пассивная гимнастика. Последняя необходима пациентам, у которых объем движений в каких-либо суставах ограничен в связи с продолжительными патологическими позами. Постепенно следует переходить к пассивно-активной и активной гимнастике. Следует помнить, что главная задача лечебной физкультуры (ЛФК) — стимулировать разнообразную двигательную активность больного, не вызывая утомления. Для этого можно использовать различные комплексы физических упражнений, приспособления, тренажеры, адаптированные к возможностям больных ДЦП. Длительность занятий должна соответствовать физическому состоянию пациента: от 10 минут до 30-40 минут. Упражнения должны быть прекращены при появлении признаков утомления. После отдыха занятие следует повторить. При этом мышцы испытывают адекватную физическую нагрузку, что способствует нарастанию мышечной массы и мышечной силы пациента. |
При проведении послеоперационной реабилитации не рекомендуются:
- интенсивные и длительные физические нагрузки, резкие движения, фиксированные позы;
- интенсивные растяжения и сдавления мышц при массаже и гимнастике;
- общее и местное воздействие высоких (40°С и выше) или низких (20°С и ниже) температур;
- длительная иммобилизация конечностей и туловища.
Оптимальным жизненным режимом для больного ДЦП является такой, при котором пациент двигается каждый час хотя бы по нескольку минут. Противопоказаны долгие занятия ЛФК с последующими длительными (более 1 часа) периодами покоя. Врач должен контролировать процесс реабилитации, чтобы вовремя внести соответствующие коррективы или назначить следующий этап оперативного лечения. Выполнение всех выше изложенных условий позволит малотравматичным операциям на патологически измененных мышечных волокнах внести весомый вклад в лечение больных ДЦП и поднять процесс реабилитации на качественно новый уровень. Улучшение двигательных функций при этом может и должно быть достигнуто у каждого пациента.